La inspiración es la atracción
del aire, mientras que la espiración es la expulsión del aire en ambos casos el
aire se mueve por gradientes de presión.
La ley de Boyle afirma que la
presión y el volumen de un gas son inversamente proporcionales, el
producto de la presión por el volumen (pV) es constante para un determinado
número de moléculas de gas en un espacio cerrado (k):
pV = k
La ventilación se produce cuando la presión
atmosférica difiere de la presión intrapulmonar, el aire fluye hacia los
pulmones cuando la presión atmosférica supera a la presión intrapulmonar y
viceversa; al no tener control de la presión atmosférica, movemos el aire
mediante la alteración de la presión intrapulmonar mediante la alteración de
volumen torácico, lo que determina el volumen pulmonar (V). La disminución de V
aumenta la presión intrapulmonar (p) y viceversa; de tal forma que según la ley
de Boyle el aire sale de los pulmones debido a que el producto de la presión
(P) por el volumen (V) es constante (k).
Factores que afectan la
ventilación.
1. La capacidad
del diafragma y la de los músculos torácicos para cambiar el volumen de la
cavidad torácica.
2. La capacidad
de los pulmones para responder a las fuerzas musculares y esqueléticas.
3.
La capacidad de las vías respiratorias para dar cabida al flujo aéreo.
Los músculos cambian el volumen torácico.
Cuando los músculos esqueléticos del
diafragma se contraen, la pared torácica, el cuello y la pared abdominal
aumentan o reducen el volumen de la cavidad torácica y con ello, el volumen de
los pulmones. Puesto que lo pulmones están unidos a la cavidad torácica por la
dina capa de pleura, a los cambios en el volumen torácico también cambian el
volumen pulmonar. Los músculos escalenos y esternocleidomastoideo del cuello,
cuando se contraen elevan la caja torácica, las otras costillas están
suspendidas de las superiores por dos grupos de músculos intercostales
(internos y externos).
Alrededor
del 30% (150 ml) queda atrapado en la zona de conducción, lo que
constituye el espacio muerto anatómico debido a que allí no se produce le
intercambio gaseoso.
La distensibilidad y la elastancia afectan la
ventilación.
La
distensibilidad, es la facilidad con la que se pueden distender los pulmones
para dar cabida a un volumen mayor. Normalmente los pulmones son muy
distensibles y pueden estirarse con facilidad.
La
elastancia, es la capacidad de los pulmones para volver a su dimensión original
en el punto de transición. La elastancia del pulmón es consecuencia sobre todo
de la cantidad de fibras elásticas del intersticio pulmonar. Estas fibras se
estiran durante la inspiración y retroceden pasivamente durante la espiración
pasiva para reducir el volumen pulmonar.
La ventilación pulmonar se cuantifica con la
espirometría.
El diagnostico de una enfermedad
respiratoria se basa en mediciones precisas de los cambios en el volumen
pulmonar durante la respiración. Un instrumento sencillo llamado espirómetro
puede cuantificar el volumen y la velocidad del flujo de aire hacia dentro y
fuera de los pulmones. La técnica es simple, se proporciona una boquilla y con
un tubo conectado a un dispositivo de medición el paciente debe llevar a cabo
diferentes acciones respiratorias.
Intercambio y transporte de gases.
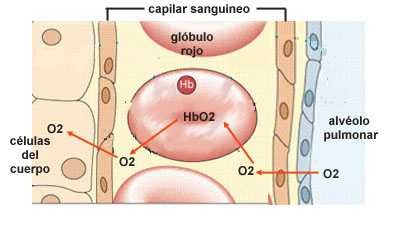
Una vez que el oxígeno (O2) ha atravesado la
membrana respiratoria y llega a la sangre pulmonar, tiene que ser transportado
hasta los capilares de los tejidos para que pueda difundir al interior de las
células. El transporte de O2 por la sangre se realiza principalmente en
combinación con la hemoglobina, aunque
una pequeña parte de oxígeno se transporta también disuelto en el plasma.
Como el oxígeno es poco soluble en agua, solo unos 3 ml de oxígeno pueden
disolverse en 1 litro de plasma, de modo que si dependiésemos del oxígeno
disuelto en plasma, solamente 15 ml de oxígeno disuelto alcanzarían los tejidos
cada minuto, ya que nuestro gasto cardíaco (o volumen de sangre expulsado
por el corazón en un minuto) es de unos 5 L/min. Una vez que el oxígeno (O2) ha
atravesado la membrana respiratoria y llega a la sangre pulmonar, tiene que ser
transportado hasta los capilares de los tejidos para que pueda difundir al
interior de las células. El transporte de O2 por la sangre se realiza
principalmente en combinación con la hemoglobina , aunque una pequeña
parte de oxígeno se transporta también disuelto en el plasma. Como el oxígeno
es poco soluble en agua, solo unos 3 ml de oxígeno pueden disolverse en 1 litro
de plasma. La combinación de la hemoglobina con el O2 constituye la
oxihemoglobina.
En el
intercambio de gases intervienen gradientes de presión parcial.
El aire es una mezcla de gases, nitrógeno,
oxígenos, vapor de agua y CO2. Cuando se trata del intercambio de gases interno
y externo, sin embargo cada gas actúa de manera independiente, moviéndose por
su propio gradiente de presión. La presión de un gas específico se denomina
presión parcial.
El intercambio de gases externo es la transferencia
de oxígenos desde los alveolos a la sangre y de CO2 desde la sangre a los
alveolos se produce en su totalidad por difusión.
Cuando el
oxígeno entra a los pulmones los eritrocitos son los que lo recogen y lo
transportan en la sangre acompañado de hemoglobina, así pasa con el CO2 y la
hemoglobina que siempre lo acompaña hasta los alveolos para que cuando lleguen
ahí se produzca el intercambio de gases y salga el oxígeno acompañado de la
hemoglobina.
Transporte de oxigeno e intercambio interno de
gases.
El oxigeno se difunde desde el aire alveolar rico
en oxigeno a la sangre arterial pulmonar pobre en oxigeno. sin embargo el
plasma de la sangre es un medio inhóspito para el oxigeno, este gas no es muy
soluble en agua por lo que solo 1% de oxigeno desde la sangre puede disolverse
en plasma.
Afortunadamente los eritrocitos y su carga de
hemoglobina se encuentran disponibles para capturar el 99% restante.
La hemoglobina con moléculas de oxigeno unidas se
les conoce como Oxihemoglobina, es rojo escarlata, el color de la sangre
arterial.
Por lo
que en conclusión el oxigeno tiene 2 maneras de transportarse en la sangre:
1% en plasma y el mas común 99% en la hemoglobina.
Transporte de dióxido de carbono e intercambio interno de gases.
El CO2 se mueve en dirección opuesta a la del
oxigeno, dentro de los tejidos el CO2 para hacia el plasma fluyendo a
favor del gradiente de presión parcial de CO2.
Alrededor de un 5 a 10% del CO2 esta disuelto en la
sangre, una cifra superior al escaso oxigeno que transporta de esta forma
puesto que es mucho mas soluble en agua que el oxigeno.
Otro 10% de CO2 se transporta en la
hemoglobina, la unión de dióxido de carbono con la hemoglobina se le llama
desoxihemoglobina o hemoglobina reducida.
El 80% restante de CO2 no se transporta en forma de
gas sino en forma de una molécula altamente soluble: el bicarbonato, cuando
están a punto de llegar a los alveolos el bicarbonato se une a una molécula de
hidrogeno dando lugar a iones de CO2 listo para el intercambio.
Por lo que en conclusión el dióxido de carbono
tiene 3 formas de transportarse: 10% en plasma, 10% en hemoglobina y el mas
común 80% en forma de bicarbonato.